HaCaT 세포에서 몰약 물 추출물의 아토피 피부염 관련 케모카인 억제 효과
Inhibitory Effects of Myrrha Water Extract on Atopic Dermatitis Related Chemokines in HaCaT Cells
Article information
Trans Abstract
Due to high therapeutic potentials of natural products, the use of medicinal plants is highlighted to treat the various inflammationmediated diseases. Myrrha have been used as a traditional remedy to treat infectious and inflammatory diseases. But, its effects and mechanisms of anti atopic dermatitis (AD) have not been elucidated. The aim of this study is to evaluate anti-allergic and antiinflammatory effects of the water extract of Myrrha, in cell models and also to suggest a putative mechanism of AD actions of Myrrha. HaCaT cells were pre-treated with Myrrha for 1 h and stimulated with tumor necrosis factor-alpha (TNF-α) and interferon-gamma (IFN-γ) (10 ng/mL each). After 24 h, cells were harvested To evaluate the expression of Th2 chemokines, such as C-C motif chemokine ligand 5 (CCL5, also known as RANTES), C-C chemokine ligand 17 (CCL17, also known as TARC) and C-C chemokine ligand 22 (CCL22, also known as MDC). To investigate the regulatory mechanisms of Myrrha, we also assessed the phosphorylation of signal transducer and activator of transcription 1 (STAT1) signaling pathways in HaCaT cells. Treatment of Myrrha decreased the mRNA levels of RANTES, TARC and MDC with a concentration dependent manner. In addition, Myrrha significantly reduced TNF-α and IFN-γ induced phosphorylation of STAT1. This could indicate that the Myrrha shows anti AD activity mainly through STAT1. Thus, we propose that Myrrha may be a promising anti AD skin protector, which could suggest the clinical basis for cosmetics development.
I. 서 론
알레르기(allergy)란 외부물질인 항원(allergen)과의 접촉에 의하여 과민반응이 나타나는 선천적 또는 후천적 면역질환으로서 알레르기성 비염(allergic rhinitis), 아토피 피부염(atopic Dermatitis), 천식(asthma) 등이 대표적인 알레르기 질환에 해당한다(Lee, 2010). 피부는 외부환경으로부터 보호장벽의 역할을 수행하면서 수 많은 항원에 접촉하는데 아토피 피부염은 외부 항원과의 접촉에 의하여 과민하게 반응하는 면역이상반응으로 피부에 만성적으로 재발하는 염증성 질환이다(Leung et al., 2004; Park & Park, 2007). 주로 영 유아기에 흔히 발생하지만 성인까지도 지속되거나, 성인이 되어 새롭게 발병할 수 있으며 점차 유병률이 증가하고 있는 추세이다(Lee et al., 2012). 아토피 피부염은 환경적, 유전적 요인과 면역조절 불균형, 피부장벽 이상 등의 다양한 원인에 의하여 발병된다(Larsen & Hanifin, 2002; Searing & Leung, 2010). 현재 아토피 피부염의 증상 완화를 위하여 환경개선, 스테로이드 외용제 처방, 보습제, 항히스타민제, 항생제 등의 방법이 사용되고 있으나 항히스타민제 및 스테로이드를 장기간 사용할 경우 내성 및 부작용을 일으킬 수 있으므로 지속적인 사용은 제한된다(Yang et al., 2010). 따라서 발병환자의 삶의 질을 떨어뜨리고, 근본적인 치료 방법이 없는 아토피 피부염의 증상 완화를 위해서는 부작용이 최소화되고 장기간 사용할 수 있는 천연물과 같은 대체 자원을 탐색하고 개발하는 것이 시급한 것으로 판단된다(Arellano et al., 2007; Yu et al., 2018). 피부 각질형성세포는 표피를 구성하는 주요 세포로서 피부의 생화학적·물리적 상태를 유지하며, 다양한 염증성 피부 질환의 진행과 발달에 관여한다. 표피 각질형성세포는 자외선, 항원 및 화학 물질을 포함한 면역 유발 요인에 반응하여 전염증성 사이토카인 및 케모카인과 같은 염증 매개체를 방출한다(Werfel, 2009). 활성화된 각질형성세포는 인터루킨(IL)-8 및 IL-6을 생성할 수 있으며, 이는 T 세포 및 호중구가 표피로 유입되는 것을 매개한다. 또한 각질형성세포에서 분비되는 흉선 및 활성화 조절 케모카인(Thymus & activation-regulated chemokine, TARC/CCL17), 대식세포 유도 케모카인(macrophage-derived chemokine, MDC/CCL22) 및 조절된 정상 T 세포 발현 및 분비(regulated on activation normal T-cell expression and secreted, RANTES/CCL5)는 Th2 세포가 염증 조직으로 침투하는 데 중요한 역할을 한다(Jeong et al., 2010; Lee et al., 2008; Pham et al., 2017; Tanaka et al., 2006; Yang et al., 2015).
본 연구에 사용한 몰약(Myrrha)은 Commiphora molmol Engler 및 동속식물(감람나무과 Burseraceae)에서 얻는 고무 수지이며, 아프리카, 아라비아, 마다가스카르 및 인도에 서식하며 200 종 이상으로 구성되어 있다(Hanus et al., 2005). 아랍어로 Murr 라는 단어는 “쓴 맛”을 의미하며, 몰약은 쓰고 매우며 성질은 따뜻하고 독이 없다. 몰약은 수용성 고무질(gum), 알코올 수용성 수지 및 휘발성 오일로 구성된다. 고무질은 다당류와 단백질을 함유하고 있는 반면, 휘발성 오일은 스테로이드(steroids), 스테롤(sterols), 테르펜(terpenes)으로 구성되어 있다. 몰약의 특징적인 냄새는 푸라노스퀴테르펜(furanosesquiterpenes)에서 유래한다. 몰약은 수세기 동안 향과 향수로 사용되었으나 최근에는 고무질의 소독제로서 의학적 용도를 발견했으며, 팅크(tincture)는 인후 및 구강의 염증 및 궤양 상태에 약용으로 사용한다(Hough et al., 1952). 또한, 몰약은 상처를 치료하고, 부종을 완화하고, 혈액 정체로 인한 생리통을 치료하기 위하여 중국의학에서 사용되었으며, 아유르베다 의학에서도 오랫동안 사용되어왔다(Hanus et al., 2005). 몰약의 효능에 대한 논문으로는 자궁경부암세포의 세포자살(apoptosis) 유도 효과(Park et al., 2006), 식중독 미생물 증식 억제효과와 살균효과(Han et al., 2001), 화상에 대한 피부재생 및 치유 효과(Nam et al., 2003), 약침에의한 진통 효과(Ahn et al., 1994), 몰약 등의 추출물이 함유된 치약의 소염 효과(Gang et al., 1991)와 항염증 효과 및 화장품 약리활성(Jang et al., 2009)에 대하여 보고되었다. 다양한 염증 질환에서의 몰약의 효과가 보고되고 있으나, 알레르기 반응으로 인한 피부 염증억제 효과에 관한 연구는 미비한 실정이다. 따라서 본 연구에서는 몰약의 알레르기성 피부염증에 대한 항염증 효과를 설명하기 위하여 사람 각질형성세포주인 HaCaT(Human Adult low Calcium High Temperature) 세포에 종양 괴사 인자-α(Tumor Necrosis Factor-Alpha, TNF-α) 및 인터페론-γ(Interferon-gamma, IFN-γ)를 처리하여 알레르기 반응을 유도하였고, 몰약 물 추출물을 이용하여 피부 알레르기 반응에 있어 중요한 표적물질로 알려진 TARC/CCL17, MDC/CCL22 및 RANTES/CCL5와 같은 케모카인의 활성에 몰약이 미치는 영향과 그 기전에 대하여 조사하였다.
II. 재료 및 방법
1. 재료
1) 시료 준비
본 논문에 사용한 몰약 추출물은 광명당 제약(울산, 대한민국)에서 구입하여 정선한 후 사용하였다. 몰약 추출물은 몰약 100 g에 증류수 1 L를 이용하여 100°C에서 150분 동안 열수 추출한 후 –80°C에서 하루동안 동결하였으며, 동결된 몰약 추출물을 동결 건조기(IlShinBioBase, Dongducheon, Korea)를 이용하여 –50°C에서 4mTorr 압력으로 7일 동안 동결 건조하였다. 동결 건조된 몰약 추출물 파우더는 0.22 μm filter를 이용하여 여과하여 사용하였다. 동결 건조 후 수득한 분말은 21.37 g으로 수율은 21.37%였다. 몰약 준비과정은 Table 1에 나타내었다.
2. 방법
1) 세포 배양
인체 유래피부 keratinocyte인 각질형성세포 HaCaT (Human Adult low Calcium High Temperature) 세포주를 RPMI 1640 medium에 10% FBS와 1% Penicillin 첨가 후 37°C, 5% CO2의 조건에서 배양하였다. 계대배양은 2~3일 간격으로 하며 유지하였다.
2) 세포 독성 평가
HaCaT 세포에서 몰약의 세포 독성 평가를 위하여 MTT 분석 방법을 이용하였다. RPMI 1640 배지에 HaCaT 세포를 24well plate에 1×105 cells/mL 500 μL/well로 분주하여 37°C, 5% CO2 조건에서 3시간 동안 안정화 하였다. 그 후, 각 well에 몰 약 추출물을 0.01, 0.05, 0.1, 0.25, 0.5, 0.75, 1, 2, 5, 10 및 50 mg/mL의 농도로 처리하여 24시간 동안 인큐베이터에서 배양하였다. 배양 후 각 well에 5 mg/mL 농도의 MTT 용액을 가한 뒤 5% CO2 조건에서 37°C로 30분간 배양하였다. 그 후, 상등액을 제거하고, DMSO 200 μL를 넣어 formazan 결정체를 용해시켜 96 well plate에 90 μL/well씩 분주하여 Spectrometer(Molecular Devices, San jose, CA, USA)로 540 nm 파장에서 흡광도를 측정하였다.
3) Total RNA 추출 및 mRNA 발현 측정
HaCaT 세포를 6 well plate에 5×105 cells/mL로 2 mL/well로 분주하여 37°C, 5% CO2 조건에서 3시간 동안 안정화 하였다. 그 후, 몰약 추출물을 0.1, 0.5 및 1 mg/mL 농도로 1시간 동안 전 처리하였다. 그 후, TNF-α (10 ng/mL) 및 IFN-γ (10 ng/mL)를 처리하여 세포를 24시간 동안 자극하였으며, Cold PBS로 2회 세척하여 세포만 남긴 후, 각 well당 1 mL의 Easy-BLUE 용액을 넣어 세포막을 용해시킨 후 Total RNA를 추출하였다(Jo & Choi, 2021). 1 μg의 RNA를 Rever Tra Ace qPCR RT Kit를 사용하여 cDNA를 합성하였으며, SYBR Green Master Mix와 StepOneTM RealTime PCR system (Applied Biosystem)을 사용하여 Realtime reverse transcription-polymerase chain reaction(realtime RT-PCR)을 수행하였으며, Housekeeping 유전자를 이용하여 RNA 양을 보정하였다. 표적 유전자는 특이적인 Primer를 주문제작하여 사용하였으며, 각 Primer의 염기서열은 Table 3에 나타내었다.
4) Protein 추출 및 Western blot 분석
HaCaT 세포를 6 cm dish에 25×105 cells/mL로 분주하여 37°C, 5% CO2 조건에서 3시간 동안 안정화 하였다. 그 후, 몰약 추출물을 0.1, 0.5 및 1 mg/mL 농도로 1시간 전처리하고 TNF-α (10 ng/mL) 및 IFN-γ (10 ng/mL)로 세포를 15분 동안 자극하였다. 그리고, Cold PBS로 2회 세척하여 세포만 남긴 후, RIPA lysis buffe (1X RIPA buffer + Protease inhibitor, Phosphatase inhibitor)를 넣은 뒤 세포를 harvest 하였다. 세포 단백질 추출을 위하여 4°C에서 2시간 동안 Lysis 하고, 원심분리하여 상층액을 이용하여 Bradford법으로 단백질을 정량하였다. 동량의 단백질에 Sample buffer를 넣은 뒤 98°C Heating block에서 5분간 끓인 다음 보관하였다. 단백질 샘플을 8% SDS PAGE에 전기 영동한 후 Membrane으로 옮겨 5% Skim milk가 함유된 PBST (PBS-Tween 20) 용액으로 상온에서 2시간 동안 Blocking 하였다. phospho-STAT1 및 STAT1 분석을 위하여 1, 2차 항체를 반응시켰다. 그리고 ECL detection 용액의 반응을 이용하여 Chemidoc (Bio-rad, Hercules, CA, USA) 기기로 단백질 발현 정도를 확인하였다.
5) 통계처리
모든 실험은 3회 이상 실시하였으며, SPSS 22.0 프로그램을 사용하여 평균값과 표준편차(Mean ± Standard deviation (S.D.))를 계산하였고, one-way ANOVA 분석을 실시하여 p<0.05에서 유의성이 있는 것으로 검증하였다.
III. 결과 및 고찰
1. 몰약의 HaCaT 세포에 대한 세포독성
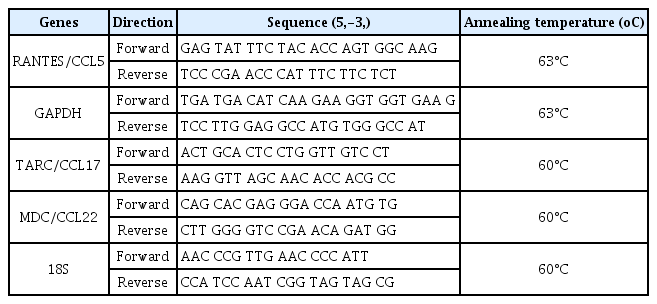
사람 피부 각질형성세포에서 몰약의 세포독성 평가를 위하여 MTT assay를 수행하였다. 몰약을 0.01, 0.05, 0.1, 0.25, 0.5, 0.75, 1, 2, 5, 10 및 50 mg/mL의 농도로 처리하여 24시간 동안 배양 후, 세포 생존율을 관찰하였다. 그 결과, 몰약 2, 5, 10, 50 mg/mL에서 유의성 있는 세포 독성이 관찰되었고, 0.01, 0.05, 0.1, 0.25, 0.5 0.75 및 1 mg/mL 농도에서는 유의성 있는 세포 독성은 관찰되지 않았다(Fig. 1). 따라서 이후 실험은 독성이 없는 상기 농도 범위에서 수행하였다.
Cytotoxic Effects of Myrrha in HaCaT cells. The cell viability was measured by MTT assay. HaCaT cells were incubated with or without Myrrha, Myrrha as indicated doses (0.01, 0.05, 0.1, 0.25, 0.5, 0.75, 1, 2, 5, 10 or 50 mg/mL) for 24 h. **p < 0.01 vs control. The values are means ± S.D. of three independent experiments.
2. 몰약의 RANTES 생성에 미치는 영향
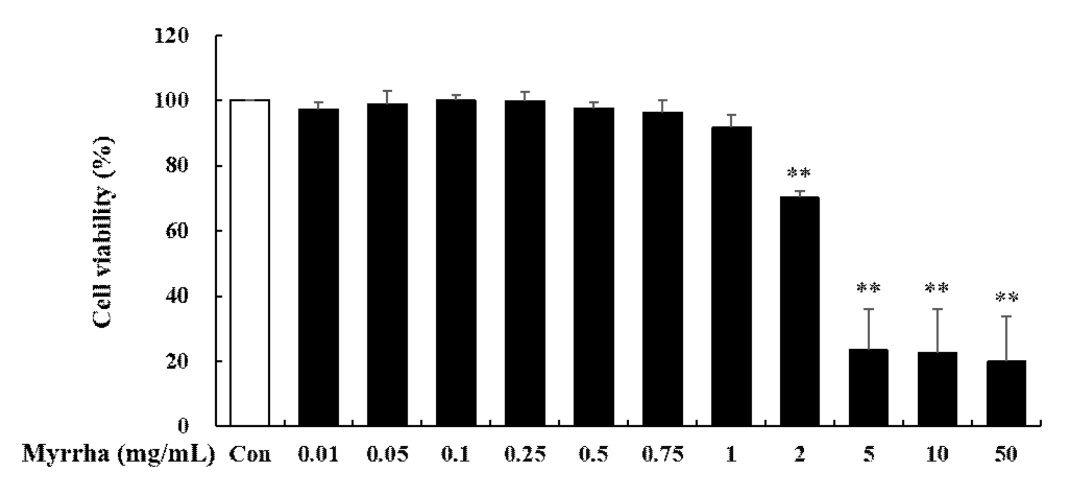
RANTES는 아토피 피부염 염증반응 중 생성되는 chemokine으로 호산구 및 T 림프구의 이동과 활성에 관여하여 염증을 유도하며, 아토피 피부염 환자에서 증가되어 나타난다(Luster, 2002). HaCaT 세포에서 몰약의 항염증 및 항알러지 효과를 확인하기 위하여 RANTES의 발현을 mRNA 수준에서 realtime RT-PCR 반응을 통하여 측정하였다. 그 결과 TNF-α 및 IFN-γ 자극으로 인하여 RANTES 생성이 유의하게 증가하였으나, 몰약 전 처리에 의하여 0.1, 0.5 및 1 mg/mL 농도 의존적으로 유의하게 감소하였다(Fig. 2). 몰약은 HaCaT 세포에서 아토피 피부염 관련 Chemokine인 RANTES를 효과적으로 감소시켰다. 이 결과는 몰약이 아토피 피부염 관련 Chemokine인 RANTES의 억제를 통하여 아토피 피부염 염증반응 유도에 관여하는 T림프구와 염증성 세포의 이동과 활성을 조절함으로써 염증세포의 침윤을 억제하여 피부 각질형성세포를 보호할 수 있음을 보여준다. 아토피 피부염 염증반응 시 RANTES의 발현 억제는 염증성 세포들의 침윤으로부터 피부를 보호하고, 염증반응으로 인한 손상을 억제할 수 있다. 몰약은 식물성스테로이드(phytosteroids)로서 식물생리활성물질(Phytochemical)로 보고되어 있으며, 식물성스테로이드는 스테로이드와 구조적으로 유사하여 염증과정을 안정시키는데 중요한 역할을 한다. 이는 기존에 보고된 몰약의 생리 활성 능력이 피부 각질형성세포의 아토피 피부염 염증반응에서도 효과가 있음을 의미한다.
Effects of Myrrha on mRNA expression of RANTES chemokine in HaCaT cells. HaCaT cells were pre-treated with Myrrha (0.1, 0.5 or 1 mg/mL) for 1 h and incubation with TNF-α and IFN-γ (10 ng/mL) for 24 h. The mRNA levels of RANTES were measured by real-time RT-PCR. *p < 0.05 and **p < 0.01 vs TNF-α + IFN-γ alone. The values are means ± S.D. of three independent experiments.
3. 몰약의 TARC 및 MDC 생성에 미치는 영향
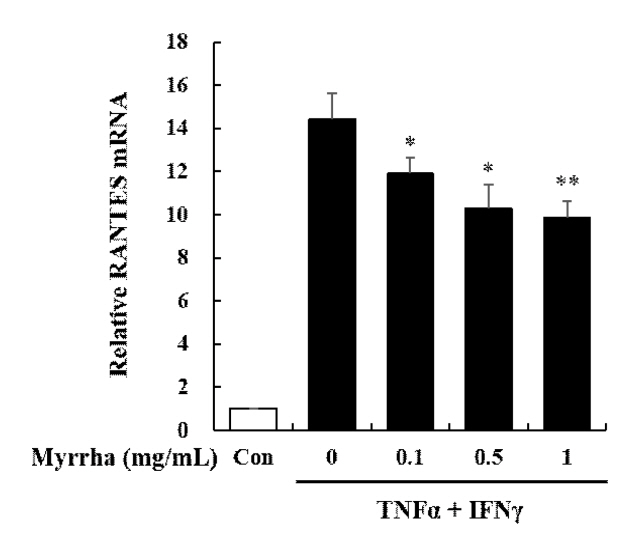
아토피 피부염에서 대표적으로 발현하는 Th2 chemokine인 TARC는 및 MDC는 CC케모카인 수용체 유형 4(C-C chemokine receptor type 4, CCR4)를 경유하여 염증부위로 Th2 림프구의 이동과 침윤을 유도하여 아토피 피부염에 관여한다(Rozyk et al., 2005). HaCaT 세포에서 몰약의 항염증 및 항알러지 효과를 확인하기 위하여 TARC 및 MDC의 발현을 mRNA 수준에서 realtime RT-PCR 반응을 통하여 측정하였다. 그 결과 TNF-α 및 IFN-γ 자극으로 인하여 TARC 및 MDC의 생성이 유의하게 증가하였으나, TARC 및 MDC 모두에서 몰약 전 처리에 의하여 0.1, 0.5 및 1 mg/mL 농도 의존적으로 유의하게 감소하였다(Fig. 3). 몰약은 HaCaT 세포에서 아토피 피부염 관련 Chemokine인 TARC 및 MDC를 효과적으로 감소시켰다. 이 결과는 몰약이 아토피 피부염 관련 Chemokine인 TARC 및 MDC 억제를 통하여 Th2 림프구의 이동과 침윤을 제한하여 피부 각질형성 세포를 보호할 수 있음을 보여준다. 아토피 피부염 환자의 혈청에서는 TARC 및 MDC의 발현이 증가되어 나타나는 것으로 보고되고 있으며(Campbell et al., 1999; Song et al., 2006), 많은 연구에서 TARC와 MDC가 아토피 피부염 병인에 주요한 역할을 하고 있으며, HaCaT 세포에서 TARC와 MDC의 생산 감소는 아토피 피부염 치료의 효과적인 표적이 될 수 있다고 보고하였다(Nakazato et al., 2008; Qi et al., 2009). 따라서 TARC와 MDC의 억제는 아토피 피부염 염증반응에서 Th2 림프구로 인한 피부 손상을 억제하고 피부를 보호할 수 있음을 보여준다. 이는 기존의 몰약의 생리 활성 능력이 피부 각질형성세포의 아토피 피부염 염증반응에서도 효과가 있음을 의미한다. 몰약은 식물성스테로이드로서 식물생리활성물질로 보고되어 있다. 현대 의학에서 스테로이드는 면역 조절, 간 보호, 항암, 항균, 항진균, 항염 및 심장 강화 활성을 포함한 광범위한 약리학적 특성으로 인해 약물 발견 프로그램에 포괄적으로 적용 되며, 류마티스 관절염(RA), 다발성 경화증(MS), 심혈관 질환, 염증성 장 질환(IBD), 고콜레스테롤혈증, 크론병 및 제1형 당뇨병과 같은 다양한 염증 상태의 치료에도 사용된다(Ripa et al., 2018). 특히 염증 반응 및 알레르기 병원체 및 자가면역 질환의 초기 상태를 억제하는데 효과적으로 사용되는 글루코코르티코이드는 장기적으로 몇 가지 심각한 의학적 합병증을 가지고 있어, 글루코코르티코이드와 구조적으로 유사한 여러 식물성스테로이드를 사용한 염증성 질환 치료가 다양하게 보고되고 있다. 글루코코르티코이드 대체 가능한 식물성스테로이드는 withaferin A, stigmasterol, β-sitosterol, guggulsterone, diosgenin, sarsasapogenin, physalin A, Dioscin으로 기존 치료에 대한 보조제로 사용되거나 실제로 약물을 대체하는 데 사용할 수 있다(Rishab et al., 2021). 이중 β-sitosterol과 guggulsterone은 몰약의 주요 성분으로 보고되어 있다. β-sitosterol은 세포 성장과 각질세포 및 대식세포로부터의 염증 인자의 분비를 억제하는 항염증 작용에 대하여 광범위하게 연구되어 있으며, guggulsterone은 RA, 고지혈증, 간질 및 비만과 같은 다양한 장애를 치료하기 위해 아유르베다 의학에서 널리 사용되는 몰약의 활성 화합물이다(Nagarajan et al., 2001). 또한 문헌 조사에 따르면, guggulsterone은 강력한 항염증제로 발견되었으며 염증 및 알레르기 질환에 대한 용도를 입증할 연구가 지속적으로 보고되고 있다(Rishab et al., 2021). 몰약과 같은 식물 기반 물질에서 파생된 의약 제제는 최소한의 전신 독성 없이 염증, 알레르기 상태 및 관련 합병증을 치료할 수 있는 잠재적인 대안이 될 수 있다.
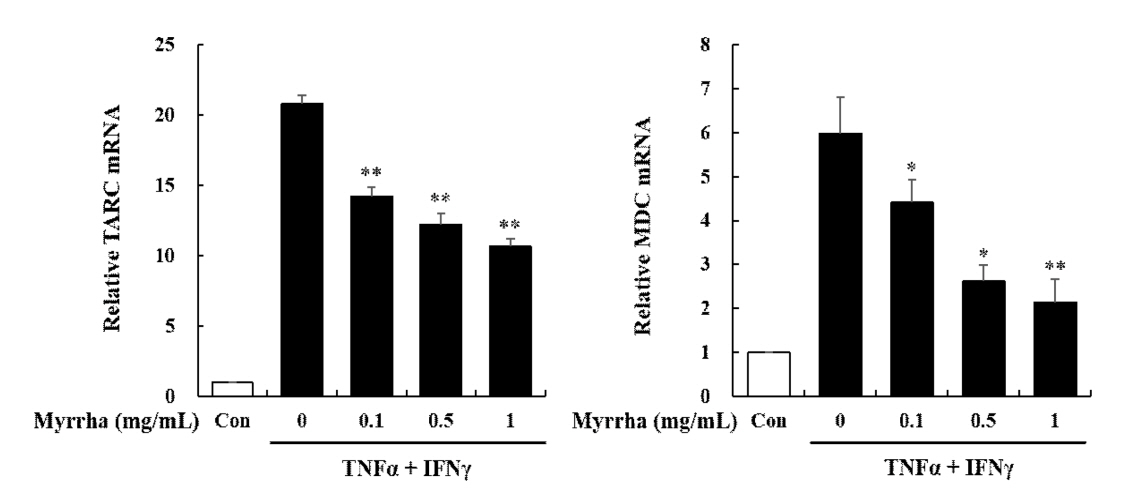
Effects of Myrrha on mRNA expression of TARC and MDC chemokines in HaCaT cells. HaCaT cells were pre-treated with Myrrha (0.1, 0.5 or 1 mg/mL) for 1 h and incubation with TNF-α and IFN-γ (10 ng/mL) for 24 h. The mRNA levels of (A) TARC (B) MDC were measured by real-time RT-PCR. *p < 0.05 and **p < 0.01 vs TNF-α + IFN-γ alone. The values are means ± S.D. of three independent experiments.
4. 몰약의 STAT1 활성에 미치는 영향
STAT1 신호 전달 기전은 TNF-α 및 IFN-γ와 같은 다양한 염증 자극에 의하여 활성화되는 중요한 전사 분자이다. JAK/STAT 신호 전달 기전의 활성화는 TNF-α 및 IFN-γ로 매개 된 HaCaT 세포에서 Chemokine 및 Cytokine의 생성을 유도한다(Ju et al., 2009). 또한, RANTES와 MDC의 촉진유전자는 STAT 및 NF-κB 결합 부위를 포함하기 때문에, Chemokine의 생성은 STAT1 및 NF-κB 경로의 활성화를 통하여 조절될 수 있다(Kovacic et al., 2010; Nakayama et al., 2004). 따라서 HaCaT 세포에 몰약 전 처리가 TNF-α 및 IFN-γ 자극으로 STAT1 신호 전달 기전의 인산화(Phosphorylation)에 영향을 미치는지 조사하였다. 그 결과 TNF-α 및 IFN-γ의 자극으로 인하여 Phospho-STAT1 신호 전달 기전이 증가된 것을 확인할 수 있었으며, 몰약 0.5 및 1 mg/mL 전 처리시 Phospho-STAT1이 유의하게 감소하였다(Fig. 4). 이상의 실험결과는 TNF-α 및 IFN-γ 자극에 의한 몰약의 Chemokine 생성 억제가 STAT1 신호 전달 기전의 Phosphorylation을 억제함으로서 매개되는 것으로 확인되었다. 이러한 결과는 몰약이 아토피 피부염과 같은 염증성 피부 질환의 잠재적 치료제로서 임상적으로 사용될 수 있을 것으로 사료된다.
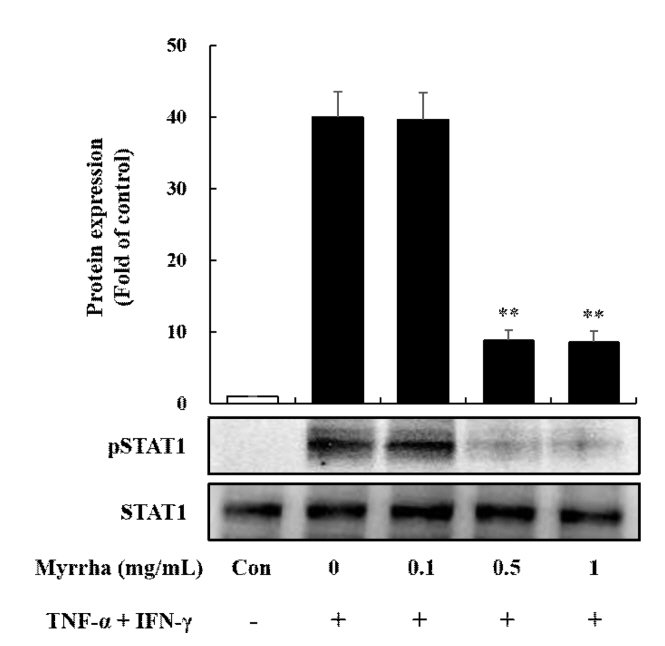
Effects of Myrrha on TNF-α and IFN-γ induced STAT1 Phosphorylation in HaCaT cells. HaCaT cells were pre-treated with Myrrha (0.1, 0.5 or 1 mg/mL) for 1 h and incubation with TNF-α and IFN-γ (10 ng/mL) for 15 min. Phosphorylated and total expression of STAT1 were detected by Western blot analysis using specific antibodies. The similar results were obtained from three additional experiments. **p < 0.01 vs TNF-α + IFN-γ alone. The values are means ± S.D. of three independent experiments.
IV. 결 론
본 연구에서는 몰약의 아토피 피부염 염증반응 관련 Chemokine의 생성 억제 효과와 그 기전에 대하여 확인하였으며, 다음과 같은 결론을 얻었다. 몰약 추출물은 HaCaT 세포에서 TNF-α 및 IFN-γ로 자극한 후 아토피 피부염 관련 Chemokine인 RANTES, TARC 및 MDC의 생성을 mRNA 수준에서 확인한 결과, RANTES, TARC 및 MDC의 발현이 몰약 농도 의존적으로 유의하게 감소하였으며, 몰약 1 mg/mL 농도에서 가장 유의한 감소를 보였다. 이러한 몰약의 아토피 피부염 관련 Chemokine의 생성 억제 효과는 STAT1 신호 전달 기전 Phosphorylation 억제를 통하여 나타난 것을 확인하였다. 따라서 몰약은 피부미용 제품 개발의 천연물 원료로서 화장품 소재 및 아토피 피부염 염증 완화 소재로서 활용이 가능할 것으로 예상된다. 또한, 추후 연구를 통하여 아토피 피부염 in vivo 모델에서 몰약의 Chemokine RANTES, TARC 및 MDC의 생성의 억제 효과 검증과 다양한 염증 지표의 발현에 대한 유효성 연구 및 기전연구도 추가적으로 진행되어야 할 것으로 사료된다.